健康コラム
健康課題への取り組み・対策



産業医科大学病院 脊椎脊髄センター 部長・准教授 中村英一郎さん
勤労者ロコモの実態と対応
―中村英一郎氏(産業医科大学病院 脊椎脊髄センター 部長・准教授)に聞く―
健やかに老いるためメタボ対策とロコモ対策は両輪
高齢者の労働現場に占める割合は年々高まっている。これに伴い、ロコモティブシンドローム(以下、「ロコモ」という)である勤労者が増加していると考えられる。こうした中、「ロコモ チャレンジ!推進協議会」(委員長=大江隆史氏)は今年3月、「勤労者ロコモワーキンググループ」を新たに設置し、勤労世代のロコモ認知度の向上、ロコモ対策として有効な介入方法等について検討を開始した。
そこで、協議会委員として勤労者ロコモワーキンググループに参画する産業医科大学病院 脊椎脊髄センター 部長・准教授の中村英一郎氏に勤労者ロコモの実態や課題、メタボリックシンドロームとの関係について聞いた。中村氏は、体幹筋面積は30代以降徐々に減少し、肥満(特に内臓脂肪肥満)等が危険因子、900kcal/週以上の運動習慣が抑制因子となること、体幹筋面積の減少は腰痛や転倒のリスクになるとの研究結果を説明した。
運動器疾患を抱える高齢の労働者が増加
少子高齢社会の中で働く人が不足し、労働力を充足させるためにも高齢者の就業が求められている状況にあります。2006年施行の高年齢者雇用安定法による措置の影響もあって働く高齢者は増えており、総務省統計によると65歳以上の就業率は2022年で25.1%、10年連続の上昇となっています。65〜69歳に限れば2021年に50.3%となり、初めて5割を超えました。
そうした中で、元気に働いている高齢労働者の皆さんは、もしかすると自分は若い頃と変わらないと思っているかもしれませんが、実は60歳を境に、内科的疾患だけでなく、運動器疾患も増えていくのです。
その背景には、筋力やバランス能力の低下、骨密度の低下が、自分では気付かないうちに進行していることがあります。本人は「うっかりして転んだ」と思っているかもしれませんが、実は、「うっかり」ではなく、加齢に伴う筋力、バランス能力の低下によって躓き、手を突いて、いつの間にか弱くなっていた骨が折れるというかたちで、転倒・骨折が増えるわけです。特に65歳以上ではその傾向がかなり強く出ています。
また、2023年の高齢労働者(60歳以上)の労働災害発生状況をみると、60歳以上の労働災害による死傷者数は3万9702人で増加傾向にあります。休業4日以内の死傷者数に占める60歳以上の高齢者の割合は29.3%となっています。特に高齢者では転倒災害の割合が高く、業種別にみても、いずれの業種でも満遍なく転倒災害が発生している状況です。
これらからいえることは、働く人の高齢化、高齢労働者比率の上昇の中で、運動器疾患を抱えた勤労者が多く存在するようになっている状況下にあって、高齢労働者の労働災害を防止するためにも、何らかの介入や、対策を講じる必要が生じているということだと思います。
自覚なく、若い世代から潜んでいる「ロコモ」
ロコモは、運動器の障害のために移動機能が低下した状態を指します。日本整形外科学会では全年代におけるロコモ判定を目的とし て 2013年に「ロコモ度テスト」を作成しました。「立ち上がりテスト」「2ステップテスト」「ロコモ25」(25項目の問診)から判定し、「ロコモ度1」は、移動機能低下が始まっている段階、「ロコモ度2」は、移動機能の低下が進行し、自立した生活ができなくなるリスクが高くなっている段階、「ロコモ度3」は、移動機能の低下が進行し、社会参加に支障を来している段階と定義しています。
一般住民を対象とした大規模な疫学調査(ROAD study)で実施したロコモ度テストでは、40歳未満にも「ロコモ度1」が男性で21.7%、女性で25.0%存在し、年齢の上昇とともに、その割合が増えていき、60歳以上における「ロコモ度1」以上の割合は、男性で65.7%、女性で68%に及ぶという結果となっています。勤労者のロコモの実態について、ある製造業の従業員を調査した結果では、「立ち上がりテスト」(40㎝)で左右両足ともに片足で立てない人は60代で1割程度でしたが、40代でも立てない人は存在しています。また、年齢が高くなるとバランス能力も低下していました。
これらの結果からは、勤労者の中に、高齢者だけでなく、若い世代からロコモが潜んでいることが分かります。しかも、本人はそのことに気付いておらず、「自分は大丈夫」と思っているということです。
そうした現実がある中で、労働災害が起こってしまう前の段階での、勤労者向けのロコモ対策が必要になっていると思います。しかし、メタボ予防の取り組みに比べて、企業や健保組合等のロコモ対策はまだまだ普及していないのが現状です。
45分/日以上の歩行習慣が重要に
勤労者の転倒の原因を解明するため、ある企業の男性社員1万8475人の運動能力とバランス能力を計測し、転倒との関係を縦断的に解析した結果、勤労者では、まずバランス能力の低下や腰痛、肥満が転倒のリスクとなり、筋力低下が加わると転倒リスクがさらに高まるということが分かりました。
また別の企業で、健診において2004〜06年にCTにより内臓脂肪面積を測定した者のうち10年後も同測定をした1849人(男性1690人、女性159人)のデータを用いて、体幹筋(大腰筋、脊柱起立筋)面積の推移を縦断的に調査しました。評価項目は、年齢、喫煙、飲酒、BMI、運動量等として、筋面積の減少の危険因子を解析しました。
その結果、同一人物の筋面積の10年間の変化として、大腰筋も脊柱起立筋も、30代以降の各世代全てで男女ともに筋面積が減少していて、高齢になるにつれて減少率の増加がみられました(図)。30代、40代から何らかの対策を講じなければ、筋肉は次第に減っていくということです。
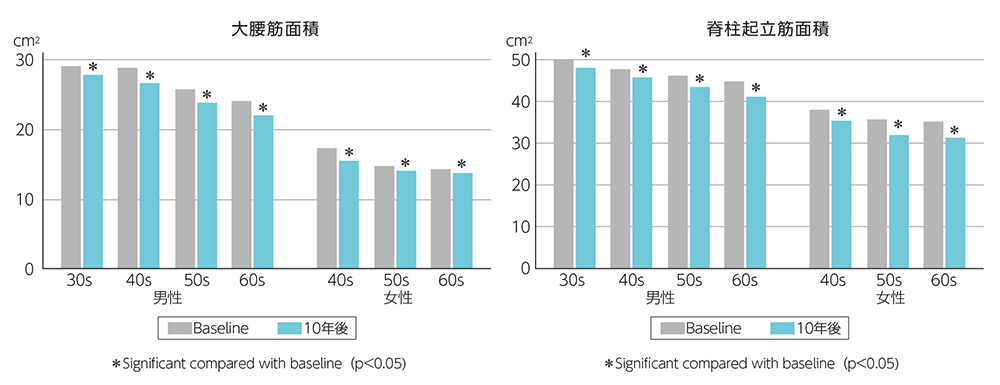
図 各世代における10年後の筋面積の推移
その上で、脊柱起立筋面積の減少の危険因子を分析した結果、高齢、高BMI、内臓脂肪肥満が危険因子となっていました。いわゆるメタボが危険因子ということです。一方、筋面積減少の抑制には、900kcal/週以上の運動が有効であることが分かりました(表)。
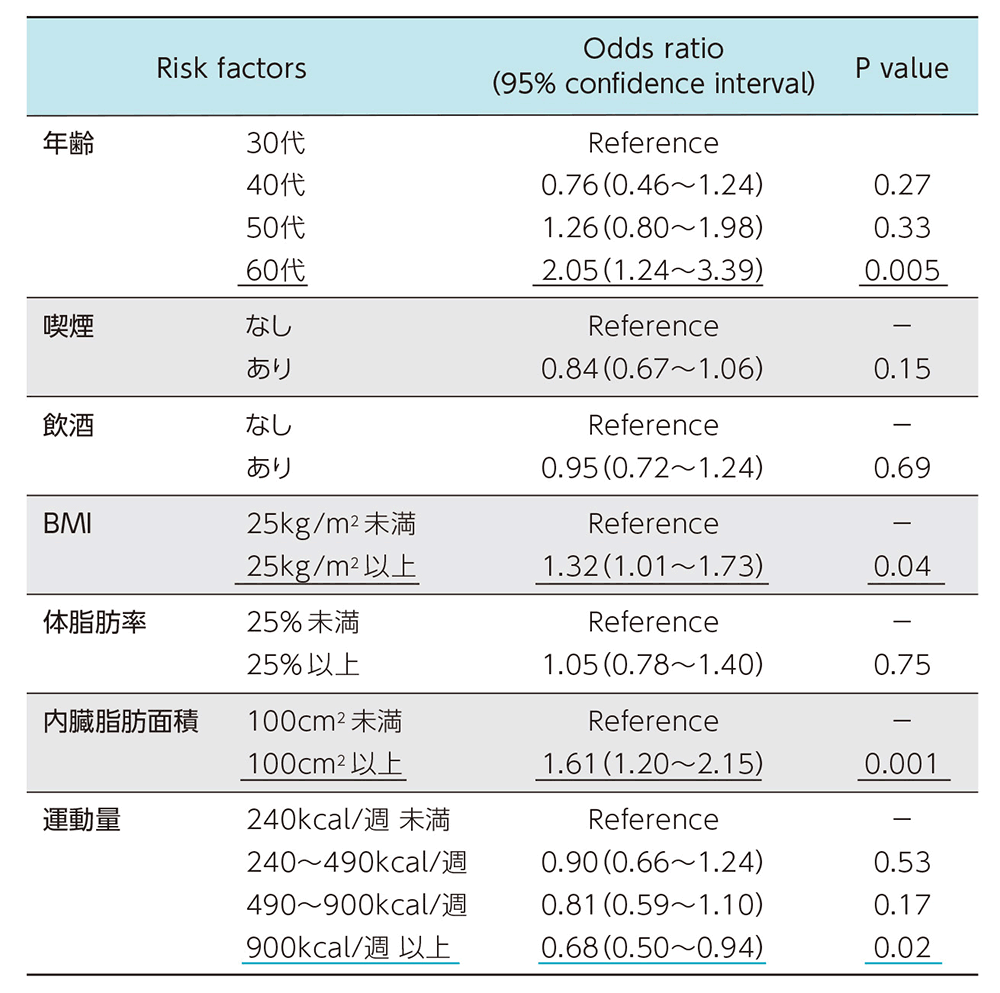
表 10年後の筋面積減少の危険因子
もう少し細かく分析した結果、インスリン抵抗性、COPDも体幹筋面積の減少の危険因子であることが分かっています。
これらの結果から、体幹筋面積の減少は30代から始まっており、将来のロコモの予防には、壮年期からのメタボ予防、糖尿病予防、禁煙の対策とともに、900kcal/週以上、歩行でいえば45分/日以上の運動習慣が重要であると考えられます。
また、体幹筋面積の推移と腰痛発症、転倒発生の関係についても分析を行いました。
腰痛発症については、元々の体幹筋面積が大きく、その後10年間の減少量が小さいこと、運動量が900kcal/週以上あることが抑制因子となっていました。

産業医科大学病院
脊椎脊髄センター 部長・准教授
中村 英一郎 さん
転倒発生については、1年間で約2割の人に転倒が発生していましたが、これには311kcal/週未満の運動習慣が危険因子となっており、歩行でいえば15分/日未満では転倒のリスクが高くなっていました。さらにデスクワーカーでは、大腰筋の面積が大きく、10年間の減少量が少ないことが抑制因子となっていました。大腰筋が衰え膝をしっかりと上げずに歩行するようになると、躓くリスクが高くなるということを示していると考えられます。運動習慣が転倒にも関連しているということで、若いうちから「貯筋」しておいて、それを減らさないようにするための運動が重要であるといえます。
60歳定年の時代にはあまり関係なかったのかもしれませんが、60歳以上の勤労者が多くなり、その中で腰痛を発症したり、転倒で労災事故の発生が増えているとすれば、それに対して何らかの対策を講じなければならないということでしょう。メタボだと筋面積が減少する、そして筋面積が減少すると腰痛発症や転倒発生のリスクが高まるということですから、メタボ対策、ロコモ対策としての介入の方法が課題になっていると思います。
ロコモ対策として壮年期からの介入が重要
ロコモの認知度は、まだ4割強に止まっており、特に若い層は「自分には関係ない」という意識があってロコモの認知が進んでいません。そうした中で、もっと勤労者層にアピールしていく必要があるということで、日本整形外科学会が設置した「ロコモ チャレンジ!推進協議会」の下に勤労者ロコモワーキンググループ(WG)を立ち上げることになりました。
同WGは今年の春に立ち上げたばかりですが、勤労者層の課題について、産業医の先生方や企業の健康管理担当者の声を聴き、エビデンスを集めた上で、今後、WGとして何ができるのかを検討していくこととしています。特に、40歳以降の「なんとなく運動しなければ…」と思い始めるような世代の人たちのロコモの認知度向上にむけてアピールができればと考えています。
また、健保組合ではメタボ対策を中心に生活習慣病予防に取り組まれていると思います。先ほど紹介した研究結果からも、メタボ対策は、ロコモ対策につながる面があるといえます。そうした観点で何かできることはないか、私たちも一緒に考えていきたいと思っています。
特に、女性の高齢者には全く自覚症状なく骨粗しょう症となっている人が多いという現実があります。骨密度検査の実施率を上げていくような取り組み、サポートを健保組合に期待しています。
高齢勤労者の運動器疾患は健康保険の医療費を押し上げている要因の1つになっていると思います。そうした観点からも、「折れてから考えるより、折れないようにしよう」、そのためには「転ばないようにしよう」ということで、「転ばぬ先の杖」となるような保健事業が重要になっているのではないでしょうか。
健やかに老いることを目標に、メタボ対策とロコモ対策を両輪として、壮年期から介入していくことが、これからの超高齢社会に向けた重要課題なのだと思います。







